مرض هيرشسبرينج هو اضطراب فى تطور و نمو الجهاز العصبي المعوي و يميزه غياب الخلايا العقدية ganglion cells بالجزء الأقصى من القولون distal colon مما يؤدى إلى انسداد معوي وظيفي. و بالرغم من أن المرض قد وصفه روش Ruysch سنة 1691 و اشيعت معرفته عن طريق هيرشسبرينج سنة 1886, إلا أن المعرفة بتولد المرض لم يكن محددا جدا إلا فى منتصف القرن العشرين عندما وصف ويت هوس Whitehouse وكيرنوهان Kernohan عدم وجود خلايا عقدية aganglionosis بالجزء الأقصى من الأمعاء كسبب فى مرضاهم, وفي سنة 1949 وصف سوينسون Swenson الإجراء الأول الجازم الثابت لمرض هيرشسبرينج باستئصال بالقولون السيني و المستقيم rectosigmoidectomy و وصل القولون بالشرج coloanal anastomosis, و منذ ذلك الوقت تم وصف عمليات أخرى تشمل تقنية دوهاميل وسوف Duhamel and Soave techniques, و حديثا فإن التقدم الجراحى و إجراء الجراحات بعد تشخيص مبكر, و بطرق أقل تدخل, قد أدى إلى التقليل من الإعتلالات و الوفيات عند المصابين بمرض هيرشسبرينج.
و أغلب حالات مرض هيرشسبرينج يتم تشخيصها حاليا فى الفترة بعد الولادة, و يجب وضع مرض هيرشسبرينج فى الاعتبار عند أي مولود لا يستطيع إخراج العقي (وهو المادة الداكنة التي تخرج من المولود بعد الولادة) meconium خلال 24-48 ساعة بعد الولادة, و بالرغم من أن عمل صورة أشعة بعد حقنة شرجية بالصبغة contrast enema يؤدى إلى تشخيص المرض إلا أن فحص عينة كاملة السمك من النسيج بالمستقيم rectal biopsy هى المعيار للتشخيص.
وعند التأكد من التشخيص يكون العلاج الأساسي هو استئصال الجزء من الأمعاء الغير مؤدي لوظيفته بسبب نقص الخلايا العقدية, و عمل وصل للجزء من المستقيم مع الأمعاء التي بها إمداد عصبي سليم.
ومن الجدير بالذكر أنه توجد حالات يكون فيها الجزء المتأثر هو عدة سنتيمترات قليلة من القولون و تكتشف هذه الحالات فى سن أكبر وتكون أهم علامة هى وجود إمساك مزمن فى الفترة من عمر 6-12 شهر, كما توجد حالات يشمل فيها المرض مقطع طويل من الأمعاء وهي تحدث عند 3-12% من الحالات وقد يشمل المرض القولون بالكامل.
تولد مرض هيرشسبرينج
وجود عيب خلقي وهو عدم وجود خلايا عقدية Congenital aganglionosis بالجزء الأقصى من الأمعاء يفسر مرض هيرشسبرينج و عدم وجود خلايا عقدية يبدأ بالشرج والذي يتم شموله دائما ثم يمتد فى الاتجاه الأدنى proximally لمسافة تختلف من حالة إلى أخرى, و كلا من الضفيرتين العضلية - و الواقعة بين العضلات الملساء الطولية والدائرية - myenteric (إيرباخ Auerbach) و الأخرى - الواقعة تحت الغشاء المبطن للأمعاء - submucosal (ميسنر Meissner) تكونا غير موجودتين مما يؤدى إلى تخفيض وظيفة الأمعاء و تقليل الحركة الدودية لها, و مازالت الآلية الدقيقة وراء تطور مرض هيرشسبرينج غير معروفة.
و الخلايا العقدية بالأمعاء تستمد أثناء تطور الجنين من جزء يسمى القمة العصبية neural crest و أثناء التطور الطبيعي للخلايا العصبية الابتدائية الأولية neuroblasts تكون موجودة بالأمعاء الدقيقة في الأسبوع السابع من الحمل و تصل للقولون فى الأسبوع الثاني عشر, و أحد التفسيرات لأسباب المرض تكون هى حدوث خلل فى هجرة الخلايا العصبية الابتدائية الأولية فى مسارها لأسفل نحو الجزء الأقصى من الأمعاء, و البديل أيضا لذلك هو أن الهجرة الطبيعية من الممكن أن تحدث مع فشل الخلايا العصبية الابتدائية الأولية أن تعيش, أو تنتشر proliferate, أو تتميز differentiate بالجزء الأقصى من الأمعاء الذي لا يوجد به خلايا عقدية و أيضا التوزيع الغير طبيعي بالجزء المتأثر من الأمعاء للمكونات اللازمة للنمو العصبي مثل الفيبرونكتين fibronectin, و اللامنين laminin, و جزيء التصاق الخلايا العصبية neural cell adhesion molecule - NCAM, و العوامل المغذية للنسيج العصبي neurotrophic factors ربما تكون هى المسئولة.
بالإضافة إلى ذلك ملاحظة أن الخلايا الملساء بالجزء من القولون - الخالي من الخلايا العقدية – يكون خامل كهربيا أثناء عمل دراسات للوظائف الكهربية و يشير ذلك إلى وجود مكون عضلي myogenic component بالمرض, و أخيرا فإن وجود عيوب فى خلايا كاجل الفراغية interstitial cells of Cajal, و الخلايا المنظمة كهربيا pacemaker cells و التي تصل الأعصاب المعدية بالعضلات الملساء قد تم وضعه ضمن الفروض كعامل مساهم مهم.
و يوجد ثلاث ضفائر عصبيه ممتدة للأمعاء الضفيرة تحت الغشاء المبطن للأمعاء (ميسنر Meissner) و الضفيرة بين العضلات intermuscular (إيرباخ Auerbach) و الضفيرة الغشائية الصغيرة smaller mucosal plexus و كل هذه الضفائر تتكامل بدقة و تشترك فى كل جوانب وظائف الأمعاء من امتصاص, و إفراز, و حركة, و سريان للدم.

و الحركة الطبيعية تكون بالدرجة الأولى تحت تحكم الخلايا العصبية الموجودة بالأمعاء intrinsic neurons, و تكون وظائف الأمعاء كافية عند فقدان الإمداد العصبي الخارجي extrinsic innervation, وهذه العقد تسيطر على كلا من انقباض, و انبساط الخلايا الملساء و السيطرة الخارجية تكون بدرجة رئيسية من خلال الألياف العصبية النظير سمبثاوية والتي تعمل بمادة الأستيل كولين cholinergic fibers و الألياف العصبية السمبثاوية والتي تعمل بمادة الأدرينالين adrenergic fibers.
و عند المصابين بمرض هيرشسبرينج تكون الخلايا العقدية غير موجودة مما يؤدى إلى زيادة الإمداد العصبي الخارجي, و تكون الزيادة فى الألياف العصبية التي تعمل بمادتي الأستيل كولين و الأدرينالين من 2-3 مرات ضعف الإمداد العصبي الطبيعي.
ومع فقدان الأعصاب المعدية المثبطة فإن التوتر العضلي لا يعارض ويؤدي ذلك إلى عدم توازن فى انقباض العضلات الملساء و عدم توافق فى الحركة الدودية للأمعاء و حدوث انسداد وظيفي.

معدلات حدوث مرض هيرشسبرينج
فى الولايات المتحدة: يحدث بمعدل حالة لكل من 5400-7200 مولود حديث الولادة.
و على مستوى العالم: فإن المعدلات غير معروفة بصورة محددة لكن تشير الدراسات إلى معدل حدوث المرض بين المواليد حديثي الولادة يصل إلى معدل يتراوح بين حالة لكل 1500 إلى حالة لكل 7000.
الإعتلالات و الوفيات من مرض هيرشسبرينج
حوالي 20% من المواليد المصابين يكون لديهم عيوب خلقة مصاحبة بالجهاز العصبي, أو القلب و الأوعية الدموية, أو الجهاز البولي, أو الجهاز الهضمي. وقد وجد أن مرض هيرشسبرينج يكون مصحوبا بأحد العيوب الآتية:
متلازمة واندنبيرج شاه Waardenburg-Shah syndrome. متلازمة يمينيت للعمى والصمم Yemenite deaf-blind syndrome. المهق الجزئي Piebaldism. متلازمة جولدبيرج – شبرنتزن Goldberg-Shprintzen syndrome. أورام متعددة بالغدد الصماء من النمط الثاني Multiple endocrine neoplasia type II. متلازمة نقص التنفس الخلقية المركزية Congenital central hypoventilation syndrome.
و الحالات التي لا تعالج تصل نسبة الوفيات بها إلى حوالي 80% و تكون نسبة الوفيات بسبب أي من التدخلات الجراحية قليلة جدا أما بعد العلاج فتكون نسبة الوفيات نحو 30% بسبب الالتهاب المعوي القولوني enterocolitis
و تشمل المضاعفات بعد الجراحة حدوث انفصال مكان الغرز الجراحية ينشأ عنه تسرب محتويات الأمعاء 5%, و اختناق بمنطقة التوصيل 5-10%, و الانسداد المعوي 5% و خراج بالحوض 5% و التلوث الميكروبي للجرح 10%.
و تتضمن المضاعفات على المدى الطويل الانسداد المعوي و سلس البراز fecal incontinence و الإمساك المزمن و التهاب القولون.
و الوفاة المتأخرة تكون بسبب مضاعفات تحدث للمرضى التي يؤثر المرض عندهم على مقطع طويل من الأمعاء, و بالرغم من أن مرضى كثيرين تحدث لهم مضاعفة أو أكثر بعد الجراحة, إلا أن دراسات المتابعة على المدى الطويل بينت أن أكثر من 90% من الحالات تحسنت بدرجة كبيرة, وأن أدائهم يكون جيد نسبيا, أما بالنسبة للمرضى الذين يكون لديهم متلازمة مصاحبة أخرى أو مرض بمسافة طويلة من الأمعاء فإن التنبؤ بمصيرهم يكون سيئ.
علاقة مرض هيرشسبرينج بالجنس
يصيب المرض الذكور أكثر من الإناث و تكون النسبة نحو واحدة من الإناث لكل أربعة من الذكور.
أعراض مرض هيرشسبرينج
حوالي 10% من المرضى يكون عندهم تاريخ يفيد إصابة أحد الأقارب. يجب وضع مرض هيرشسبرينج فى الاعتبار عند أي مولود لا يستطيع إخراج العقى ( وهو المادة الداكنة التي تخرج من المولود بعد الولادة) meconium خلال 24-48 ساعة بعد الولادة, أو أي طفل يعاني من إمساك مزمن بعد الولادة و تشمل الأعراض الأخرى الانسداد المعوي, و القيء الصفراوي bilious vomiting, و انتفاخ البطن, و ضعف التغذية, و فشل النمو. يكون الكشف عن المرض باستخدام الموجات فوق السمعية قبل الولادة Prenatal ultrasound نادرا إلا فى الحالات التي يشمل فيها المرض القولون بالكامل. الأطفال الأكبر سنا المصابين بمرض هيرشسبرينج يعانون من إمساك مزمن منذ الولادة ومن الممكن أن يكون اكتساب الوزن عندهم ضعيف. لا يعاني الأطفال المصابين بمرض هيرشسبرينج من احتباس البراز encopresis بالرغم من وجود إمساك و انتفاخ بالبطن. حوالي 10% من المرضى يكون لديهم إسهال وذلك بسبب التهاب القولون و زيادة نمو الميكروبات, وقد يعرض ذلك حياتهم للخطر بسبب حدوث ثقب بالقولون يؤدى إلى تسمم ميكروبي sepsis. فى دراسة شملت 254 حالة, كانت نسبة الذين يشكون من أعراض و علامات انسداد معوى57%, و 30% يشكون من إمساك و 11% يشكون من أعراض و علامات التهاب معوي بالقولون، و 2% يشكون من أعراض وعلامات ثقب بالأمعاء.
علامات مرض هيرشسبرينج
الفحص الطبي للمواليد لا يؤدى إلى تشخيص ولكنه من الممكن أن يكشف عن وجود انتفاخ بالبطن, و تقلص بالشرج, وقد يساعد الفحص أيضا فى التفريق بين مرض هيرشسبرينج و حالات مشابهة مثل انتفاخ البطن بسبب تجمع غازات أو عدم وجود ثقب شرجي.
سبب مرض هيرشسبرينج
عدم وجود خلايا عقدية كعيب خلقي بالجزء الأقصى من الأمعاء.
الفحوص الطبية
الفحوص المعملية:
تجرى فحوص معملية قبل عمل جراحة للمريض و أهمها صورة الدم الكاملة, و الفحوص المتعلقة بتجلط الدم وهي فى أغلب الحالات تكون فى المعدلات الطبيعية.
فحوص الأشعة:
فحص عينة من الأنسجة:
يتم تأكيد تشخيص مرض هيرشسبرينج من خلال فحص عينة من نسيج القولون والتي تبين عدم وجود خلايا عقدية absence of ganglion cells و يتم أخذ عينة كاملة السمك للفحص full-thickness rectal biopsy و يتم أخذ العينة والمريض تحت تأثير مخدر عام.
 يتم أخذ العينة باستخدام منظار وهو عبارة عن أنبوبة مرنة بها ضوء قوى و عدسات و أداه لأخذ عينة و أداه لنقل الصورة عبر شاشة تكون بغرفة الفحص.
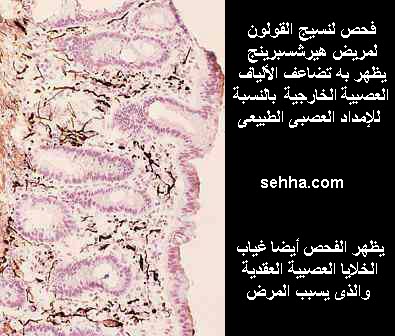
 و حديثا يستخدم الشفط البسيط لأخذ عينة من المستقيم simple suction rectal biopsy لعمل فحص نسيجي. يبين الفحص النسيجي عدم وجود الضفيرة العصبية بالعضلات الملساء myenteric plexus (إيرباخ Auerbach), و الضفيرة تحت الغشاء المبطن submucosal plexus (ميسنر Meissner) كما يظهر تضاعف ألياف الإمداد العصبي الخارجي بالنسبة لألياف الإمداد العصبي الطبيعي.
علاج مرض هيرشسبرينج
يكون هدف العلاج هو تجنب حدوث المضاعفات, و توفير إجراءات مؤقتة لحين إجراء جراحة, و المحافظة على وظيفة الأمعاء بعد إجراء الجراحة . تعطى محاليل للمحافظة على توازن السوائل و الأملاح, و توضع أنبوبة معدة لمنع زيادة انتفاخ الأمعاء, كما تعطى مضادات حيوية بالوريد. نظرا لاحتمال وجود تشوه خلقي بالقلب مصاحب لمرض هيرشسبرينج قد يكون من الضروري تقييم حالة القلب, و عمل اختبارات وراثية. يبدأ تقييم حالة المريض و تحضيره للجراحة بتأكيد التشخيص من خلال فحص عينة لنسيج القولون, وقد يتم عمل تفميم للقولون كجراحة مؤقتة عند التأكد من التشخيص, و ذلك بتوصيل القولون أعلى المنطقة المصابة بفتحة على جدار البطن diverting colostomy و عندما ينمو الطفل و يصل وزنه إلى 10 كيلوجرام يتم عمل الجراحة الضرورية و المحددة لإصلاح الخلل.
 مع تقدم علم التخدير و وجود تخدير أكثر أمان, و التقدم فى وسائل مراقبة الوظائف الحيوية أثناء الجراحة قد يتم عمل الجراحة فى خطوة واحدة دون اللجوء لتفميم القولون كجراحة مؤقتة, إلا فى بعض الحالات المصحوبة بمضاعفات مثل حدوث ثقب بالأمعاء. توجد عدة طرق لإجراء الجراحة والتي تعتمد فى كل الطرق على قطع و استئصال الجزء المصاب ثم توصيل طرفي الأمعاء قبل وبعد الجزء الذي تم استئصاله. يحتاج المريض أثناء العلاج للمشورات الطبية من متخصص فى جراحة الأطفال, و متخصص فى أمراض الجهاز الهضمي للأطفال, و متخصص فى علم الوراثة.
غذاء مريض هيرشسبرينج
يجب ألا يأخذ المريض شيء بالفم قبل إجراء الجراحة. الغذاء الذي به محتوى عالي من الألياف والذي يشتمل على فواكه و خضروات طازجة من الممكن أن يساعد حركة الأمعاء - و ذلك بعد استعادة حركة الأمعاء - فى فترة المتابعة بعد الجراحة عند بعض المرضى.
نشاط المريض
يجب تحديد نشاط الأطفال الأكبر سنا لمدة 6 أسابيع وذلك للسماح بالتئام الجرح.
المتابعة
بعد عمل تفميم للقولون لطفل حديث الولادة يجب أن يظل بالمستشفى بهدف إعطاؤه التغذية الكافية و الاطمئنان إلى أداء التفميم لوظيفته. بعد عمل استئصال للجزء المصاب و توصيل الأمعاء, يجب أن يظل المريض بالمستشفى لتقديم محاليل بالوريد و عدم إعطاء شيء بالفم لحين إخراج المريض لريح pass flatus, و التأكد من استعادة الأمعاء لوظيفتها, و بعد ذلك يمكن تقديم سوائل بالفم, ثم زيادة الطعام تدريجيا لحين استيفاء الغرض من التغذية, كما تعطى بالمستشفى المضادات الحيوية بالوريد إلى أن يتم التأكد من أداء الأمعاء لوظيفتها. بعد خروج الطفل من المستشفى يتم متابعة نموه و وظائف الأمعاء.
المضاعفات
قد تحدث مضاعفات بعد الجراحة مثل الالتهاب المعوي القولوني enterocolitis , أو الإمساك, أو سلس البراز. وقد يحدث اختناق موضع الجراحة, أو انسداد معوي, أو خراج بالحوض, أو تلوث ميكروبي للجرح, أو استئصال جراحي ناقص والذي قد يتطلب إعادة العملية الجراحية. الالتهاب المعدي القولوني تكون أعراضه هي الإسهال, و انتفاخ البطن, و ارتفاع الحرارة و القيء و الخمول, و فقدان النشاط و هو يحدث عند نسبة تصل إلى 10-30% من مرضى هيرشسبرينج, و ينشأ نتيجة التهاب الغشاء المخاطي المبطن للأمعاء, و مع تقدم الالتهاب يكون المريض معرض لخطر حدوث ثقب بالأمعاء, و يحتاج علاجه إعطاء مضادات حيوية بالوريد. الانسداد المعوي بعد الجراحة تكون أعراضه هى انتفاخ البطن, و الإمساك, و القيء, وقد يحدث بسبب عدم الاستئصال الكامل للجزء من الأمعاء الذي لا يوجد به خلايا عقدية.
تقييم حالة المرضى
نحو أكثر من 90% من المرضى يتحسنون بعد الجراحة رغم أنهم يمرون باضطرابات في وظيفة الأمعاء لعدة سنوات قبل التحسن. حوالي 1% من مرضى هيرشسبرينج يحتاجون لعمل تفميم دائم للقولون. مرضى هيرشسبرينج الذين يعانون من عيب خلقي بالقلب تكون النتائج سيئة بالنسبة لهم.
|












































